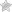Ишемические изменения органных структур и паренхимы являются сферой деятельности абдоминальных хирургов, гематологов, иммунологов, инфекционистов. Распространенность патологии – 2-4%. Инфаркт с одинаковой частотой встречается у мужчин и женщин, но у лиц старше 55 лет заболевание диагностируют чаще.
Причины
Селезенка находится в левом подреберье несколько кзади от желудка. При прогрессировании сосудистых патологий происходит закупорка просвета лиенальной артерии с нарушением доступа кислорода к клеткам органных структур. Длительное течение ишемического процесса способствует частичной или полной гибели селезенки.
При частичной ишемии закупориваются артериальные ветви, при обширной – окклюзии подвергается основная артерия. Селезенка становится светло-желтой, почти белой со множественными инфильтративными включениями, которые сливаются в единый конгломерат воспалительных изменений.
Инфаркт селезенки развивается и при разрыве одного или нескольких сосудов. В результате патологического процесса нарушается функция органа, снижаются защитные ресурсы, расстраивается механизм лейко-, лимфо и эритропоэза.
Причины развития некроза и инфаркта:
- злокачественные патологии крови, вызывающие тромбоз или эмболизацию магистральных сосудов (лейкоз, лимфома, лимфогранулематоз);
- изменение состава и биохимических свойств крови на фоне эндокринных и метаболических патологий, при длительном применении некоторых лекарственных препаратов;
- сердечно-сосудистые заболевания и патологии сердца, которые замедляют скорость кровотока, способствуют развитию инфекционно-воспалительного процесса;
- травмы органов брюшной полости, ребер;
- тяжелые инфекционные заболевания с септическими осложнениями: тиф, туберкулез, малярия, перитонит и другие, способствующие развитию токсического шока;
- паразитарные инфекции.
В группе особого риска лица с врожденными аномалиями развития органа, имеющие в анамнезе патологическую подвижность или перекрут селезенки, кисты, ишемию или гипоксию тканей.
Виды
В зависимости от распространения патологического процесса и наличия осложнений, инфаркт селезенки классифицируется на:
- мелкоочаговый;
- изолированный;
- единичный;
- распространенный;
- множественный;
- септический;
- некроз.
Особое значение имеет классификация по типу течения:
- Ишемический. Развивается в результате окклюзии селезеночной артерии или ее ветвей. Перекрытие сосудистого просвета вызвано спазмом сосудов. Кровь прекращает питать ткани селезенки, поэтому нарастает гипоксический синдром и ишемия, а после возникает очаговый некроз. Селезенка и очаги поражения в патанатомии (макропрепарат) обретают бледно-желтый цвет. При проведении цитологического исследования тканей под микроскопом (микропрепарат) четко определяются инфильтративные очаги.
- Геморрагический инфаркт селезенки. Развивается при закупорке ветки лиенальной артерии и разрыве сосуда в результате увеличения внутриартериального давления. Макропрепарат имеет ярко-багровый цвет из-за излития крови, четкие контуры некротических очагов и инфильтрата. Заболевание встречается, преимущественно, у лиц старше 55-58 лет без связи с гендерной принадлежностью.
Микропрепарат анемического инфаркта селезенки на фоне геморрагии указывает на бледность тканей из-за скудности кровотока, нарушения питания. И первый, и второй тип развития патологического процесса относится к серьезным клиническим состояниям, которые требуют обязательного обращения к врачу.
Симптомы
Признаки инфаркта селезенки зависят от объема пораженных тканей селезенки. При малых размерах некроза симптомы слабые или отсутствуют вовсе. Диагностика в этом случае затруднена из-за отсутствия ярких признаков и схожести с течением других заболеваний.
При существенном поражении люди предъявляют следующие жалобы:
- тупая боль в верхнем левом квадранте эпигастрия;
- ощущение тяжести, дискомфорт без связи с приемом пищи;
- тошнота, рвота;
- нарушение стула – сначала разжижение каловых масс наряду с запорами, а потом стойкая диарея;
- метеоризм;
- отрыжка.
Состояние постепенно ухудшается за счет:
- интоксикации с головной болью;
- повышения температуры тела;
- тахикардии;
- повышения артериального давления;
- одышки.
При массивном поражении боль в левом подреберье носит постоянный характер. Она интенсивная, колющая или режущая. Иррадиирует в грудину, пояснично-крестцовый отдел позвоночника, левую лопаточную область.
Симптомы интоксикации развиваются стремительно. Проблема метеоризма, задержка газов и распирание в кишечнике становятся постоянными.
Диагностика
Диагностика начинается с осмотра врача-хирурга, гастроэнтеролога, абдоминального хирурга. Особое значение имеет пальпация, изучение жалоб, сбор клинического, жизненного анамнеза. Далее проводят лабораторную и инструментальную диагностику.
Лабораторные тесты:
- исследование крови – общий, биохимический анализ, ПЦР на вирусные штаммы, иммунограмма, анализ на сифилис, СПИД, ВИЧ;
- анализ мочи – общий, суточный;
- анализ кала – на скрытую кровь, яйцеглист, дисбактериоз.
Лабораторная диагностика малоинформативна на ранней стадии развития патологического процесса. При массивных очагах и инфекционном процессе в общем анализе крови отмечается резкий лейкоцитоз, повышение СОЭ, снижение гемоглобина.
Инструментальная диагностика более информативна. Окончательный диагноз практически не подвергается сомнению. «Золотым стандартом» считаются следующие методы диагностики:
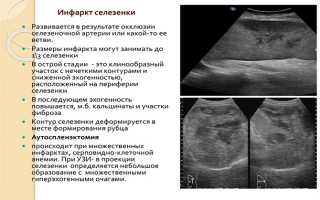
- УЗИ. Доступный и безопасный метод исследования селезенки, позволяющий выявить инфаркт. Посредством ультразвука четко визуализируется структура и анатомия органа, патоморфологические изменения. Дуплексное сканирование дает возможность определить особенности кровотока, интенсивность и направление потока, степень имеющихся нарушений.
- Компьютерная томография. Дополнительный метод диагностики, который дает возможность уточнить первопричину таких лиенальных новообразований, как абсцесс, кисты, гематомы.
- Магнитно-резонансная томография. Современный и информативный способ выявления некротических изменений, оценки структурных изменений паренхимы селезенки и локализацию очагов некроза.
При необходимости встает вопрос о биопсии селезенки, однако пункция выполняется по особым показаниям, например, при подозрении на онкологический процесс. Травматичность и инвазивность метода часто является ограничением к проведению лабораторного анализа тканей селезенки.
Инфаркт селезенки дифференцируют с прочими острыми состояниями и патологиями анатомической единицы, такими как:
- абсцессы;
- киста (разрыв, нагноение);
- травмы тканей;
- подкапсульный разрыв селезенки.
Лечение
При подтверждении диагноза показана срочная госпитализация в отделение гастроэнтерологии или абдоминальной хирургии. Объем вмешательств определяется особенностями патологического процесса, объемом пораженных тканей. Проводят консервативное, хирургическое или комбинированное лечение.
Медикаментозная терапия
Целесообразность лекарственной терапии зависит от тяжести инфаркта и некротических изменений, выраженности симптомов. Медикаментозная терапия показана при незначительном поражении органа.
Терапия включает:
- антикоагулянты – для профилактики тромбообразования;
- нестероидные противовоспалительные средства – для купирования болевого синдрома;
- гормональные препараты;
- желчегонные средства.
В качестве комплексной терапии показаны ферментные препараты, симптоматические средства для восстановления пищеварения, улучшения метаболических процессов. При улучшении состояния продолжают прием витаминов.
Изолированные абсцессы требуют чрескожной пункции. Перед манипуляцией и после назначается антибиотикотерапия.
Основной принцип лечения строится на устранении симптомов патологии, причины инфаркта, а также профилактике дальнейших осложнений. При некрозах показан строгий постельный охранительный режим, холодные компрессы к левому подреберью, симптоматическое лечение при усилении симптомов.
Когда требуется операция
Пациенты с инфарктом селезенки нуждаются в хирургической операции. Выбор протокола вмешательства определяется тяжестью патологии. При частичном некрозе показана резекция селезенки с иссечением пораженной части органа. При массивном некрозе – удаление органа (спленэктомия).
Вмешательство выполняется лапароскопическим или открытым способом. Первый предпочтителен из-за малой травматичности, непродолжительного реабилитационного периода. Открытый метод относится к радикальным, т. к. предполагает более грубое вмешательство с рассечением кожи, клетчатки, мышечных волокон.
В послеоперационном периоде назначают препараты для детоксикации, разжижения крови и разрушения тромбов, антибиотикотерапию. Обязательно соблюдают постельный режим, строгую диету с исключением агрессивной пищи. После успешной ранней реабилитации к терапии подключают физиолечение.
В послеоперационном периоде пациенты вынуждены носить корригирующий бандаж с целью поддержания внутренних органов в области вмешательства в нормальном анатомическом положении.
Народные методы
Нетрадиционные методы лечения из народной медицины следует использовать только в качестве вспомогательных мер по улучшению самочувствия. Монотерапия травами, натуральными экстрактами и введением в рацион некоторых продуктов не решает проблему патологических изменений тканей селезенки, часто приводит к развитию осложнений.
Главная ошибка многих людей с инфарктом селезенки заключается прогревании больного органа, применении грубых и сомнительных методик. В большинстве случаев это заканчивается развитием осложнений.
Восстановлению органа способствуют отвары из:
- тысячелистника;
- ромашки;
- коры дуба;
- календулы.
Также полезен чай из гастроэнтерологического сбора.
Особенности питания при больной селезенке. Об этом в нашей статье по ссылке.
Исход и меры профилактики
Прогноз при инфаркте селезенки вариативен и зависит от грамотной диагностики, степени поражения тканей, объема лечебных мероприятий. При небольшом размере некротического очага и спокойном клиническом анамнезе прогноз благоприятный, патология не прогрессирует, в области дефекта образуется рубец. При массивном инфаркте с осложненным течением что-либо прогнозировать сложно. Кисты и абсцесс могут привести к развитию сепсиса, летальному исходу.
Присоединение инфекции в области некроза приводит к абсцессу селезенки. Гнойники увеличиваются в размере, проходят в брюшную полость. Это чревато развитием перитонита, генерализованного сепсиса. Летальность достигает 1,7-2%. Смерть наступает не от некроза, а его осложнений.
Меры профилактики инфаркта селезенки основаны на рациональном и полном лечении хронических заболеваний, которые способствуют развитию ишемии, некротического синдрома. В дальнейшем пациентам рекомендуется проходить регулярные осмотры у профильных специалистов. Первые сомнительные симптомы, ухудшающие качество жизни, – это серьезный повод обратиться к врачу.
Инфаркт селезенки – тяжелое патологическое состояние, которое развивается вследствие ишемии кровеносных сосудов, питающих орган. Признаки поражения могут проявиться не сразу, что усложняет своевременную диагностику. Лечение зависит от тяжести заболевания, объема пострадавших тканей. Чаще прибегают к хирургическому вмешательству.
Доводилось ли вам или кому-то из ваших близких сталкиваться с инфарктом селезенки? Каким образом удалось от нее избавиться? Напишите в комментариях. Поделитесь статьей в социальных сетях и сохраните ее в закладках, чтобы не потерять полезную информацию.
Об основных причинах заболеваний селезенки и методах диагностики можно узнать из видео.
Источники:
- https://ilive-com-ua.turbopages.org/ilive.com.ua/s/health/infarkt-selezenki_131506i15942.html
- https://www.neboleem.net/stati-o-zdorove/18577-infarkt-selezenki-chto-jeto-takoe.php
- https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/splenic-infarction
Частые вопросы
Какие причины могут привести к развитию инфаркта селезенки?
Инфаркт селезенки может развиться из-за тромбоза селезеночной артерии, эмболии, а также из-за селезеночной инфарктации в результате обструкции кровотока.
Какие симптомы могут указывать на развитие инфаркта селезенки?
Симптомы инфаркта селезенки могут включать в себя острую боль в верхнем левом квадранте живота, тошноту, рвоту, бледность, повышенную чувствительность живота и другие признаки.
Когда требуется операция при инфаркте селезенки?
Операция может потребоваться в случае развития осложнений, таких как перитонит, кровотечение или некроз селезенки, а также при отсутствии эффективности консервативного лечения.
Полезные советы
СОВЕТ №1
Поддерживайте здоровый образ жизни, включая регулярные физические упражнения, здоровое питание и отказ от вредных привычек, таких как курение и употребление алкоголя. Это поможет снизить риск развития заболеваний, включая инфаркт селезенки.
СОВЕТ №2
Обратитесь к врачу при любых симптомах, указывающих на возможное нарушение работы селезенки, таких как резкая боль в верхнем левом квадранте живота, тошнота, рвота, повышенная температура. Раннее обращение к специалисту поможет своевременно диагностировать и лечить проблемы с селезенкой.