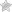Причины
В селезенке находится до 1/3 всей крови организма, которая в случае необходимости выбрасывается в сосудистое русло. Здесь созревают лимфоциты, моноциты, происходит утилизация (распад) эритроцитов. При этом остается гемоглобин, которые пойдет на синтез новых клеток крови и образование билирубина в составе желчи.
Состояния, которые приводят к поражению селезенки и необходимости ее удаления, – это чаще патологии системы кровоснабжения. В норме красная клетка крови живет около 120 дней. Если же она имеет неправильную форму, размеры, нарушены свойства мембраны, то погибает быстрее.
Из-за этого в селезенке скапливается большое количество остатков от клеток, она увеличивается, появляются боли. Их локализация соответствует расположению органа – в левом подреберье. Боль может отдавать в спину. С этими жалобами люди обращаются к врачу.
Другая группа причин – врожденные аномалии развития органа. Он больше или меньше нормы, имеет другое строение.
Патология сосудов может привести к повреждению органа. За питание отвечает селезеночная артерия. При закупорке ее крупных ветвей часть органа отмирает из-за ишемии. Это опасно развитием интоксикации всего организма, перитонитом. Поэтому человека оперируют в срочном порядке.
В селезенке встречаются доброкачественные и злокачественные опухоли. При удалении злокачественных новообразований вместе с органом убирают лимфоузлы, так как в них могли попасть мутировавшие клетки. Удаление доброкачественного очага проводят в пределах нормальных тканей.
Некоторые вирусы и бактерии, грибки могут привести к сплениту – воспалению селезенки. При этом орган увеличивается, поднимается температура, появляются боли слева вверху в животе. Если медикаментозное лечение не приводит к результату, необходимо удаление. Однозначно требуется спленэктомия, если развился абсцесс – скопление гнойных масс, окруженное плотной капсулой.
Показания
Спленэктомию проводят в таких случаях:
- Тромбоз сосудов органа с развитием некроза ткани, аневризма сосудов больших размеров.
- Объемные образования селезенки – опухоль, киста, абсцесс.
- Болезни системы крови – лимфома, лейкемия, наследственные виды анемии (серповидноклеточная, сфероцитоз, эллиптоцитоз, эритробластная, гемолитическая), тромбоцитопеническая пурпура.
- Травмы селезенки с кровотечением, формированием гематомы, размозжением, разрывом органа.
- Злокачественный процесс соседних органов с распространением на селезенку, например запущенный рак желудка.
- Цирроз печени. При этом повышается давление в системе воротной вены печени, вторично увеличивается селезенка.
- Туберкулез органа.
- Гиперспленизм.
Большинство болезней крови не являются прямым показанием для операции. Сначала их лечат консервативно – гормонами, цитостатиками. При опухолях назначают лучевую терапию. Если состояние не улучшается в течение 3-6 месяцев, проводят операцию по удалению органа.
Хирургическое лечение может понадобиться при рецидиве заболеваний сразу после отмены гормонов или наличии противопоказаний для назначения кортикостероидов.
В зависимости от возраста, объема поражения, тяжести сопутствующих болезней выбирают открытый или закрытый способ операции.
Обследование
Чтобы подтвердить наличие заболевания селезенки, нужно пройти обследование. Врач расспрашивает жалобы. Выясняет, были ли травмы, случаи наследственных болезней крови в семье. Наиболее характерны жалобы на боль вверху живота. Возможна слабость, склонность к простудным болезням, головные боли.
При осмотре обращают внимание на цвет кожи и слизистых оболочек. Так как патология селезенки часто обусловлена анемией, кожные покровы бледные или желтоватые (при гемолизе). Обязательно осматривают область лимфатических узлов. При патологии лимфоцитов часто увеличены все или отдельные группы лимфоузлов.
Проводят пальпацию селезенки. Так как орган расположен в глубине брюшной полости, он доступен только при глубокой пальпации. Ее проводят в положении пациента лежа на спине с согнутыми в коленях ногами.
Врач кладет руку под левым ребром и при выдохе мягко заводит пальцы под ребро, оценивает край органа. При патологии селезенка увеличена, меняется ее плотность, при пальпации появляется болезненность. Иногда можно прощупать бугристость края селезенки.
Также пальпируют все лимфоузлы, оценивая их количество, размеры, спаянность между собой и с ближайшими тканями, болезненность, плотность. Методом перкуссии (простукивания пальцем) определяют границы органа.
После физикального обследования врач предполагает какой-то диагноз. Подтвердить его или опровергнуть помогают дополнительные методы:
- Рентгенография органов брюшной полости.
- Ангиография сосудов.
- МРТ, КТ.
- УЗИ селезенки, лимфатических узлов.
- Пункция селезенки и лимфоузлов (нужна при подозрении на опухоль).
Лабораторные методы позволяют оценить картину крови, выявить патологические клетки, отклонение в их количестве. Общий анализ крови показывает наличие таких заболеваний:
- Тромбоцитопения – уменьшение количества тромбоцитов.
- Анемия – меньше, чем в норме эритроцитов, изменена их форма (клетки имеют вид шарика, серпа, эллипса).
- Лейкоз – увеличено количество лейкоцитов, при остром процессе присутствуют бласты и другие недифференцированные (незрелые) клетки.
- Лимфома – больше лимфоцитов.
Выполнение удаления
Спленэктомия – операция по удалению селезенки. Каждый орган нужен и важен, однако даже при отсутствии селезенки люди нормально живут. Ее функции берут на себя другие органы, например лимфатические узлы, печень.
Подготовка
Для успешного проведения операции нужно правильно подготовить человека. Иногда у него заранее берут кровь, чтобы при необходимости провести трансфузию (переливание) собственных тромбоцитов, эритроцитов.
Часто назначают жидкую диету в течение нескольких дней перед операцией. Следует отказаться от курения, употребления алкоголя. О принимаемых таблетках и БАДах необходимо сообщить своему лечащему врачу. Особенно это касается препаратов, разжижающих кровь, – аспирина, варфарина, гепарина, ибупрофена.
Перед операцией за 12 часов лучше отказаться от еды и питья.
Анестезия
Для проведения операции человека вводят в состояние наркотического сна. Обычно проводят общее обезболивание, только при серьезных противопоказаниях для него выбирают местную анестезию.
Чтобы наркоз не привел к осложнениям, до операции анестезиолог проверяет ЭКГ, анализы крови, мочи, биохимические показатели. Выясняет, были ли в жизни случаи аллергии на анестетики.
Спленэктомия
Орган удаляют полностью, так как резекция его части может привести к массивному кровотечению. Операцию по удалению селезенки проводят:
- ургентно – при травмах, кровотечении, разрывах;
- планово – при болезнях крови, опухолях.
По объему вмешательства различают открытую и закрытую операции.
Выбор метода удаления зависит от характера повреждений органа, возраста человека. Селезенка прилежит к хвосту поджелудочной железы, спереди ее прикрывает желудок. Она фиксирована к диафрагме и к ободочной кишке при помощи связок. Чтобы удалить орган, эти связки пересекают. После этого становится возможным вывернуть орган в рану, а после перевязки сосудов – отсечь.
Во всех случаях, когда операцию по удалению можно провести лапароскопически, отдают предпочтение этому методу как более щадящему. Исключение составляют:
- злокачественные новообразования;
- случаи, осложнившиеся перитонитом или воспалением других органов;
- ситуации, когда размеры селезенки более 20 см.
При этих состояниях невозможно избежать больших разрезов.
Преимущества
После удаления селезенки в большинстве случаев стабилизируется состояние людей с патологией крови. Клетки крови дольше циркулируют в теле и выполняют свои функции. Также болезни крови после операции лучше поддаются лечению глюкокортикоидами и цитостатиками.
Открытая техника
При открытой операции проводят разрез передней стенки живота. Обычно выбирают переднесрединный доступ или линию сразу под левым ребром. После расширения раны осматривают органы. Чтобы добраться до селезенки, нужно рассечь большой сальник и связки, соединяющие ее с другими анатомическими структурами.
На сосуды селезенки накладывают зажимы, перевязывают их. Орган удаляют. При открытой операции больше поле обзора, хирургу удобнее проводить манипуляции. Но восстановление после такого вмешательства более длительное и тяжелое, сильнее болевой синдром.
Если при операции удаления селезенки было кровотечение или у человека нарушения свертываемости крови, в брюшной полости оставляют дренаж. Рану передней стенки живота ушивают.
Лапароскопия
Для лапароскопии используют современную аппаратуру – лапароскоп с оптикой высокого разрешения. В брюшную полость его вводят через маленький надрез. Через другие точечные отверстия – инструменты, коагулятор для остановки кровотечения. Чтобы было больше места для манипуляций, в брюшную полость вводят газ. Он раздвигает петли кишечника, улучшает обзор.
После операции
Диета после удаления селезенки предполагает щадящую и легкую для усвоения пищу, так как печень и поджелудочная железа испытывают повышенную нагрузку. Основные рекомендации приведены в таблице.
| Исключить | Избегать в первое время после операции | Полезны |
| Жирные, жареные, копченые, маринованные, острые блюда | Бобовые, капуста, редис | Супы из овощей и круп |
| Грибы | Газированная вода | Нежирное отварное мясо, рыба |
| Концентрированные бульоны | Свежая выпечка | Свежие фрукты, овощи, морсы, компоты, соки |
Первое время после операции удаления селезенки следует избегать продуктов, провоцирующих метеоризм. Они усиливают вздутие кишечника, могут привести к расхождению швов. Молочные продукты следует выбирать с низким процентом жирности.
Сколько положено находиться в больнице
Если операцию проводили лапароскопическую, то 1-2 дней нахождения в больнице достаточно. Далее человека выписывают и наблюдают по месту жительства.
После открытого вмешательства лечение в стационаре может занимать до 7 дней, зависит от возраста и состояния пациента.
Реабилитация
Чтобы реабилитация после удаления органа прошла успешно и не возникло осложнений, следует придерживаться врачебных рекомендаций:
- Не поднимать тяжелые предметы.
- Не ходить по лестнице долго и быстро.
- В первые дни не водить машину.
- Проверять температуру тела. Гипертермия – первый признак начавшегося воспаления, сразу нужно обратиться к врачу.
- Осматривать послеоперационную рану. При появлении выделений, покраснения, болей сообщить доктору.
Процесс восстановления организма занимает до 1,5 месяца. Показатели крови после удаления селезенки быстро улучшаются. Длительность жизни кровяных клеток увеличивается, уменьшается склонность к кровотечениям (так как численность тромбоцитов возвращается к норме).
Полное восстановление может занять до полугода. Это время необходимо, чтобы лимфатические узлы активнее включились в работу и компенсировали отсутствие селезенки после удаления.
Осложнения
К ранним осложнениям относят:
- кровотечение,
- расхождение швов.
Удаление одного из органов не может пройти бесследно для целого организма. Так как селезенка входит в иммунную систему, после ее удаления ослабляется иммунный ответ. Поэтому человек больше подвержен простудным заболеваниям.
Чтобы помочь организму справиться, врачи рекомендуют проводить иммунизацию (делать прививки) от наиболее распространенных болезней – гриппа, пневмококка, гемофильной палочки, менингококка.
Лечение осложнений зависит от того, какие последствия после удаления селезенки возникли:
- При развитии воспаления назначают антибиотики. Чаще это требуется при ведении послеоперационного периода у детей.
- При кровотечении проводят вливания форменных элементов, плазмы крови.
- При обострении лейкозов усиливают гормональную и цитостатическую терапию.
Алкоголь после удаления селезенки употреблять нельзя. Иммунитет и так ослаблен, а так тратятся дополнительно резервы печени, почек и других органов на дезинтоксикацию.
Прогноз и профилактика
В целом прогноз благоприятный, организм справляется с отсутствием селезенки. Но просчитывать прогноз нужно в каждом случае индивидуально. Патология селезенки чаще вторичная, вызвана болезнями крови. От того, насколько тяжело протекает основное заболевание, как поддается медикаментозному лечению, есть ли сопутствующие болезни и какой возраст человека, зависит прогноз после удаления селезенки.
Профилактика
Человек не может остановить течение болезней крови, но, если вовремя пройти курс медикаментозной терапии, необходимость в операции может отпасть. То же касается лучевого и цитостатического лечения при опухолях. Чем раньше обращается человек за помощью, тем больше шансов избежать оперативного лечения.
Также нужно стараться избегать травм живота, проводить профилактику тромбозов при склонности к повышенному свертыванию крови.
Следите за своим здоровьем. Небольшая боль в животе, которая повторяется или нарастает, может быть признаком серьезного заболевания. Общий анализ крови сделать недорого и несложно. Он выявляет большинство отклонений в системе крови. Тогда его результаты становятся поводом для более глубокого обследования.
После удаления селезенки нужно свести к минимуму контакты с людьми, заболевшими ОРВИ и другими инфекциями, делать вакцинацию, избегать переохлаждения. Стараться полноценно питаться, чтобы организм получал необходимые витамины, микроэлементы. Это поможет укрепить иммунитет.
Делитесь статьей, сохраняйте ее в своих закладках. Расскажите полезные советы, которые пригодятся людям до или после операции по удалению селезенки.
Также рекомендуем посмотреть подобранные видео по нашей теме.
Можно ли жить без селезенки и как? Значение и функции селезенки человека.
Селезёнка — можно ли без неё жить?
Источники:
- https://consilium-medical.com.ua/articles/chto-budet-esli-udalit-selezenku-i-kakie-mogut-byt-posledstviya/
- https://www.fairview.org/patient-education/87725
Частые вопросы
Какие бывают основные причины проведения спленэктомии (удаление селезенки)?
Основные причины проведения спленэктомии включают различные заболевания, такие как травмы селезенки, опухоли, цирроз печени, а также гемолитическая анемия и тромбоцитопения.
Каковы основные этапы реабилитации после проведения спленэктомии?
Основные этапы реабилитации после проведения спленэктомии включают контроль боли, профилактику инфекций, вакцинацию против определенных инфекций, а также рекомендации по изменению образа жизни и диете.
Какие осложнения могут возникнуть после проведения спленэктомии?
После проведения спленэктомии могут возникнуть осложнения, такие как инфекции, тромбозы, повышенный риск развития определенных инфекций и требуется особое внимание к защите от них.
Полезные советы
СОВЕТ №1
После спленэктомии очень важно строго соблюдать все рекомендации врача по реабилитации. Это включает в себя ограничение физической активности, правильное питание, прием прописанных лекарств и регулярные визиты к врачу для контроля.
СОВЕТ №2
Обратите внимание на свою иммунную систему после удаления селезенки. Пациентам, у которых удалена селезенка, рекомендуется прививаться против определенных инфекций, таких как пневмококковая инфекция, грипп и гепатит B.
СОВЕТ №3
Избегайте контакта с инфекциями, так как после спленэктомии у вас будет повышенный риск развития инфекционных заболеваний. Соблюдайте гигиенические меры, избегайте мест, где много людей, и обратитесь к врачу при первых признаках инфекции.