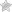Причины
Методика лечения миозита мышц во много диктуется фактором, который вызвал заболевание. Ведь без устранения причины терапевтические процедуры будут малоэффективны.
Часто миозит является симптомом еще более опасных заболеваний, приводящих без лечения к летальному исходу. Поэтому факторы, которые могли вызывать воспаление мышечных структур, выясняют еще на этапе первичной диагностики.
Условно причины миозита мышц можно разделить на эндрогенные, экзогенные. Первые развиваются внутри организма (интоксикации, аутоиммунные, вирусные инфекционные заболевания, т. д), вторые являются следствием негативного воздействия внешних факторов (травмы, переохлаждение, перенапряжение).
Аутоиммунные заболевания
Аутоиммунными называют заболевания, при которых иммунные клетки организма неадекватно реагируют на собственные ткани (начинают их разрушать). Миозит мышц часто сопутствует подобным патологиям, в особенности коллагенозам.
Коллагенозами называют группу болезней, затрагивающих ткани соединительного типа. В аутоиммунные процессы вовлекаются и близлежащие мышечные ткани.
Спровоцировать аутоиммунные изменения могут болезнетворные микроорганизмы – грибки, бактерии. Особую опасность представляют вирусы, имеющие схожесть с клетками организма.
Аутоиммунные изменения провоцируют миозит не всегда. Но в большинстве случаев они осложняют течение мышечной патологии.
Заболевания, вызывающие миозит мышц:
- системная волчанка;
- склеродермия;
- ревматоидный артрит.
При указанных заболеваниях проявления миозита умеренные.
К аутоиммунным болезням также относят болезнь Мюнхеймера, полимиозиты. Все это разновидности миозита мышц.
Инфекции
Инфекционные заболевания – часто встречающаяся причина возникновения миозита мышц. При этом патология может развиваться на фоне новых или застарелых заражений.
Вызывать воспаление могут вирусные, бактериальные, грибковые агенты. Болезнетворные микроорганизмы проникают в мышечные структуры следующими путями:
- попадают по кровотоку из первичных очагов инфекции в любом органе;
- просачиваются в мышцы из близлежащих тканей;
- заносятся через травмированные участки кожных покровов.
Миозит мышц, вызванный инфекцией, бывает негнойным и гнойным. Последний вариант наиболее опасен, требует оперативного вмешательства.
Чаще мышечную патологию вызывают следующие инфекции:
- ОРВ, ОРЗ. Миозит возникает как при текущем заболевании, так и после его излечения. Обычно его выраженность умеренная, но иногда мышечное воспаление становится серьезным осложнением гриппа, простуды.
- Туберкулез. Чаще миозит развивается на фоне костной формы заболевания, но возможно воспаление мышц при поражении палочкой Коха других органов.
- Венерические заболевания. Сифилис, гонорея.
- Острый тонзиллит.
- Бруцеллез.
- Брюшной тиф.
- Эпидемическая миалгия или Борнхольмская болезнь. Острое инфекционное заболевание вызывает энтеровирус Коксаки, поражающий мышечную систему.
- Стафилококковая, стрептококковая гнойная инфекция, остеомиелит. Вызывают гнойный миозит мышц.
Паразитарные заболевания
Паразитарная инвазия становится причиной миозита редко. В ответ на внедрение паразитов в мышечные ткани организм продуцирует особые вещества, вызывающие воспаление.
К мышечному миозиту приводит заражение следующими паразитами:
- трихинеллы (вызывают трихинеллез);
- бычий цепень, эхинококки (причина тениаринхоза);
- свиной цепень (цистицеркоз).
Различные интоксикации
Длительные интоксикации – еще одна распространенная причина воспаления мышц. Токсическая разновидность заболеваний чаще всего встречается у людей с алкогольной, наркотической зависимостями. Проблема развивается из-за нарушений кровоснабжения, трофики (клеточного питания), иннервации (снабжения тканей нервными клетками).
Также разрушающее действие на мышцы оказывают некоторые медикаменты, яды. Среди них:
- антималярийные препараты;
- изониазид (лекарство, используемое при туберкулезе);
- кортикостероиды (группа гормональных препаратов);
- колхицин.
При интоксикации мышечные структуры часто не воспаляются. Это учитывается при выборе способа лечения миозита.
Травмы
Заболевания вызывают травмы (повреждения связок, сухожилий, переломы, растяжения, проникающие ранения). Из-за них происходят кровоизлияния в тканях мышечных структур. При длительной сохранности такие участки видоизменяются обызвествляются.
Окостенелые включения регулярно повреждают мышцы, вызывая их воспаление. Также данную проблему провоцируют посттравматические отеки, ухудшающие кровообращение.
Через открытые раны в мышцы попадают болезнетворные микроорганизмы. В этом случае развивается бактериальный миозит.
Постоянное напряжение мышц
Чрезмерные физические нагрузки, непрерывное выполнение одного и того же упражнения приводят к микроразрывам мышечных волокон. При этом развивается слабое воспаление с невыраженными симптомами (отечность, боль, слабость). Снижение физической активности поможет избавиться от таких проявлений за пару дней.
Такая проблема часто возникает у физически неподготовленных людей, резко перешедшим к серьезным нагрузкам.
В редких случаях наблюдается высокая степень травмирования мышечных структур вплоть до некротических изменений в них. Патологию называют рабдомиолизом. Его возникновение обычно связано с тяжелыми физическими упражнениями при повышенной температуре, с экстремальными нагрузками на мышечную ткань.
Переохлаждение
Самый распространенный фактор развития миозита мышц – переохлаждение. Из-за сквозняков обычно воспаляются мышцы шейного, поясничного, спинного отделов.
Симптомы воспаления зачастую исчезают за несколько дней. Иногда в процесс вовлекаются не только мышечные волокна, но и нервы. Боли будут более выраженными.
Профессиональный миозит
Заболевание обычно развивается у людей, профессиональная деятельность которых предполагает длительное пребывание в неудобном, физиологически неправильном положении (пианисты, водители и т. д.).
Виды миозита
Чтобы начать лечить миозит мышц, врач должен определить разновидность заболевания. Патологию классифицируют по 4 факторам:
- характеру воспалительного процесса (острый, подострый, хронический);
- месту локализации;
- причинам;
- особенностям течения.
Идиопатический
Идиопатический миозит – разновидность заболевания, причины которой пока не выявлены. Ученые считают, что мышечная патология развивается под воздействием ряда факторов:
- поражение мышечных структур болезнями или вирусами;
- аутоиммунные процессы;
- генетическая предрасположенность.
Наибольшая вероятность развития идиопатического миозита возникает при поражении организма стрептококковыми, стафилококковыми инфекциями, гриппом, ангиной, активацией цитомегаловирусов. Для борьбы с такими инфекциями организм выделяет Т-лимфоциты. Однако при определенных иммунных сбоях клетки-убийцы начинают истреблять не только вредоносные, но и собственные клетки.
Полимиозит – относят к идиопатическим разновидностям.
Инфекционный
Этот вид воспаления мышц образуется на фоне инфекций. Причем часто признаки мышечной патологии возникают через пару дней или даже недель после излечения. Мышечная слабость наиболее часто проявляется после перенесенной кишечной энтеровирусной инфекции.
Часто инфекционный тип путают с мышечной слабостью вызванной простудными заболеваниями.
С инфекционным миозитом удается справиться при правильном лечении менее чем за две недели. Исключением считается септический тип, вовлекающий в патологические процессы близлежащие соединительные ткани, вызывающий серьезные осложнения.
Очаговый миозит
Очаговый миозит – редко выявляемая разновидность мышечной патологии. Развивается на фоне аутоиммунных, вирусных процессов.
Особенность заболевания заключается в том, что при его развитии образуются очаги воспаления в разных группах мышц. Такие участки бывают единичными или множественными.
Гигантоклеточный миозит
Гигантоклеточная форма миозита отличается наличием гранулем, узелков в пораженных мышечных структурах. Часть из них расположены поверхностно, легко прощупываются при пальпации.
Гигантоклеточные образования формируются путем изменения клеток, способных к фагоцитозу. Измененные гигантские клетки имеют несколько овальных ядер, расположенных периферически. Их называют клетками Пирогова-Лангханса.
При гигантоклеточном миозите в материале, забранном посредством пункции из пораженных мышц, обнаруживаются измененные клетки. На симптоматику их наличие не влияет.
Эозинофильный
Эозинофильный миозит – заболевание, вызванное заражением простейшими микроорганизмами. Причем воспаление вызывают не только эозинофилы. Проблема также характерна для саркоцистоза, трипаносомоза и т. д.
Простейшие паразитические микроорганизмы проникают в кровоток человека от животных (например, из заряженного мяса, не прошедшего достаточной тепловой обработки), а затем поражают мускулатуру и сердце.
После гибели одноклеточных в мышцах происходит воспаление, которое вовлекает и близлежащие ткани. Пораженные ткани отекают, появляется болезненность, но мышечная слабость отсутствует.
При изучении материала, полученного при биопсии, обнаруживаются болезнетворные микроорганизмы, продукты жизнедеятельности, инфильтрация.
Гнойный
Этот вид миозита мышц развивается из-за острого гнойного воспаления, обычно близлежащих соединительных тканей. Также болезнь возникает из-за септикопиемии.
Гнойный процесс сопровождают острые боли, локализующиеся в месте поражения, лихорадка, озноб.
Симптомы миозита у взрослых и детей
Симптомы миозита делятся на два типа – общие и местные. К местным относятся болевые ощущения и отечность.
Общие симптомы – следствие интоксикации органов. В первую очередь это повышение температуры тела, озноб, лихорадка. При инфекционных формах такие признаки особенно выражены. Часто к ним добавляются невралгические, диспепсические расстройства.
Болезнь у детей протекает значительно тяжелее, чем у взрослых. При этом лечится значительно легче, быстрее. Это связано с еще несформированным иммунитетом, но при этом высокой регенерацией тканей.
Невралгия и миозит
Невралгия – поражение периферических нервов, возникающее вследствие сдавливания их отекшими мышечными волокнами. Такая симптоматика отмечается при осложненном воспалении.
Невралгия проявляется в виде острой боли в месте поражения, которая иррадиирует в соседние части тела, ограничивает движения. Зачастую отеки сдавливают нервы, расположенные в узких каналах, например лицевые межреберные, тройничные.
Мышечная слабость при миозите
В начале развития миозита мышечная слабость слабо выражена, возникает лишь после нагрузки (занятий спортом, продолжительной ходьбы, физической работы). Ее легко спутать с проявлениями простуды, гриппа.
Уже через несколько дней проблема усиливается, иногда человек теряет способность задействовать воспаленную мышцу.
Температура при миозите
При миозите мышц может повышаться как местная, так и общая температура. В первом случае горячим становится лишь кожный покров в проблемном участке, при этом показатели на градуснике остаются в пределах нормы. Во втором случае повышается температура всего тела.
При повышении местной температуры часто наблюдается отечность, покраснение в проблемном участке. Кожа сухая, горячая. Такие проявления всегда присутствуют при очаговом миозите.
Повышение общей температуры часто сопровождают головокружение, озноб, лихорадка, головные боли, ломота во всем теле. Иногда наблюдаются диспепсические расстройства (со стороны ЖКТ) – повышенное газообразование, рвота, тошнота, отсутствие аппетита.
Повышенная общая температура – признак интоксикации организма. Она наблюдается при миозите мышц, который был вызван вирусной или бактериальной инфекцией. Особенно часто проблема возникает при заражении мышечной ткани энтеровирусами, стафилококками, стрептококками.
Боли при миозите
Боль – симптом, который в той или иной степени сопровождает каждую форму миозита. Отличается лишь характер неприятных ощущений.
При острой форме заболевания болевые ощущения будут острыми, жгучими. Неприятный симптом наблюдается и в спокойном состоянии, а при смене положения тела он усиливается.
Хронический миозит сопровождается тупой, ноющей болезненностью. Симптомы усиливаются во время рецидивов. Хронические формы обостряются после переохлаждения, перенапряжения.
При нейромиозите воспаляются не только мышцы, но и нервные окончания. Это выражается в особенно сильных, пульсирующих болях, особенно в участках прикрепления мышц к костям. При диагностике обнаруживаются лишенные нервных окончаний участки мышечных структур.
Острый миозит
Острая форма миозита сопровождается сильными нестерпимыми болями. Неприятные симптомы настолько выражены, что человек подсознательно ограничивает движения. При острой инфекции часто возникает интоксикация организма, которая помимо боли сопровождается:
- повышенной потливостью;
- лихорадкой;
- ознобом.
В большинстве случаев острый миозит мышц требует госпитализации и стационарного лечения.
К острым формам относится алиментарный миозит (Юксовская болезнь). Источник заражения – рыба, которая питалась токсичным планктоном. Болезнь появляется внезапно, характеризуется сильными болями, в разных частях тела. Заболевание быстро распространяется.
При правильном и своевременном врачебном вмешательстве острый миозит хорошо поддается лечению. Обычно удается избежать рецидива и развития хронического мышечного воспаления.
Хронический миозит
Без лечения острый миозит перетекает в хроническую форму. Болезнь вяло прогрессирует и постепенно затрагивает здоровые близлежащие ткани.
В состоянии ремиссии заболевание проявляет себя слабыми болями, усиливающимися во время плохой погоды, при физических нагрузках и переохлаждениях.
Хронический миозит периодически обостряется. Рецидивы провоцируют переохлаждения, вирусные заболевания, в том числе простуда и грипп. Обострение проявляется ограничением подвижности пораженных частей тела, сильной болью, местным и общим повышением температуры, вялостью, быстрой утомляемостью.
Классификация миозита по локализации
Один из признаков, по которым классифицируют миозит мышц – локализация. В зависимости от места поражения выбирают тактику лечения. Этот параметр также влияет на выраженность симптомов.
Миозит икроножных мышц
Миозит мышц ноги чаще затрагивает икроножные отделы. В большинстве случаев проблема возникает на фоне аутоиммунных заболеваний. Главные симптомы воспаления икроножных мышц – боль и слабость ног.
В начале развития заболевания симптомы проявляются после ходьбы, занятий спортом, подъемов по лестнице. Проблема прогрессирует достаточно стремительно и вскоре боли возникают даже при принятии вертикального положения.
Иногда соединительная ткань разрастается и заменяет часть мышечных волокон. Это приводит к атрофии икроножных мышц, которая необратима. Человек теряет способность передвигаться без опоры и ему требуются костыли или трость.
Миозит грудной клетки и спины
Миозит грудной клетки зачастую возникает на фоне межреберной невралгии. Без лечения вызывает постоянное напряжение мышечных волокон, что приводит к их воспалению Также миозит грудных и спинных мышц развивается из-за инфекционных процессов и травм.
Начальную стадию сопровождает тупая боль, усиливающаяся при смене положения тела. Позже болевые ощущения обостряются и иррадиируют в другие участки тела, а также во внутренние органы.
Миозит плеча
Главная причина миозита мышц рук и плеча – чрезмерные физические нагрузки. Мышцы этих отделов часто воспаляются у спортсменов (теннисистов, гольфистов, волейболистов).
В данном случае заболевание развивается из-за микротравм. Сначала возникает слабое воспаление с невыраженными симптомами, затем оно обостряется. Появляются боли, которые усиливаются при движении верхними конечностями и отдают в кисти, предплечья, шею и спину.
При длительном прогрессировании миозита поврежденные мышцы атрофируются и человеку становится тяжело даже удерживать голову.
Миозит шеи
Миозит мышц шеи – самая распространенная разновидность заболевания. Чаще проблема возникает из-за переохлаждения (сквозняков), также причиной могут быть травмы (подвывихи шейных позвонков, растяжение), вирусные инфекции.
Еще одна возможная причина – шейный остеохондроз. Это связано с тем, что утратившие стабильность поврежденные позвоночные диски травмируют мышечные ткани.
В этом случае появляются неврологические расстройства – головные боли, скачки артериального давления (так как травмируются не только мышцы, но и нервные окончания), головокружения.
Первой воспаляется длинная мышца шеи, затем затрагиваются другие мышечные ткани. Воспаление сопровождается спазмом, который вызывает острые боли при поворотах и наклонах головы.
Дерматомиозит
Дерматомиозит – тяжелое заболевание, при котором поражается не только мускулатура, но и кожные покровы, соединительные волокна, мелкие сосуды и даже внутренние органы. Часто болезнь осложняется гнойной инфекцией и кальцинозом.
Дерматомиозит отличается медленным прогрессированием (в течение несколько лет). Первыми ослабевают мышцы ног и рук. При этом на коже конечностей появляются высыпания, шелушения. Далее слабость затрагивает мышцы шеи, при этом проявление болезни постепенно усиливается. Человеку становится сложно выполнять повседневные задачи.
При дерматомиозите поражается поперечнополосатая мускулатура. Для заболевания характерны слабость и боли.
Полимиозит
Полимиозит обычно развивается у индивидуумов с наследственной расположенностью к болезням аутоиммунного типа. Факторы, вызывающие заболевание не выявлены. Однако считается, что спровоцировать его развитие могут вирусы, раковые опухоли, стрептококковые и стафилококковые инфекции, грибки и паразиты.
Заражение описанными инфекциями вызывают сбои, при которых иммунные клетки начинают разрушать собственный организм. Развивается рабдомиолиз, при котором повреждаются волокна мышц. Часто в патологический процесс вовлекаются кожные покровы и костные ткани.
Дерматомиозит – одна из разновидностей полимиозита.
Полимиозит прогрессирует достаточно медленно. Сначала появляется небольшая слабость мышц, иногда со слабыми болями (обычно поражаются мышцы шеи, бедер и плеч). Затем неприятные ощущения усиливаются, мышцы атрофируются, движения затрудняются (сложности вызывают даже подъем рук или поворот головы). Со временем появляются проблемы с дыханием, глотанием, речью.
В большинстве случаев полимиозит развивается у взрослых людей (преимущественно у женщин) возрастом от 30 до 60 лет. Однако существует форма заболевания, которая прогрессирует только у детей от 5 до 15 лет.
Нейромиозит
Нейромиозит – разновидность заболевания, при которой поражаются не только мышечные, но и нервные структуры, зачастую расположенные внутри воспаленных мышц. При длительном прогрессировании болезни затрагиваются и дистальные отделы мышц.
Воспаление нервных волокон при нейромиозите вызывают токсичные вещества, выделяемые больными мышцами, и неправильно работающие иммунные тельца. Сначала разрушается миелиновая оболочка, а затем и остальные части нерва.
Нейромиозит вызывает следующие симптомы:
- Снижение чувствительности, сопровождающиеся покалыванием и онемением (парестезии). Иногда наблюдается обратная реакция – гиперестезии.
- Боль. Сначала умеренная, но постепенно усиливается. В начале развития заболевания появляется лишь при движениях, затем может возникать даже при дыхании. В тяжелых случаях присутствует постоянно.
- Боли в суставах.
- Ослабление мышц. Движения затруднены.
- Симптом натяжения. Возникает дискомфорт при прощупывании натянутых напряженных мышечных волокон.
Полифибромиозит
При полифибромиозите мышцы замещаются соединительным волокном. Это происходит из-за продолжительно течения воспаления. Образуются рубцы, которые уплотняются и хорошо прощупываются при пальпации.
Со временем между волокнами мышц образуются спайки. Также спайки и рубцовая ткань образуется между сухожилиями.
Симптомы заболевания следующие:
- Узелки в мышечной ткани. Они прощупываются. Такие уплотнения могут периодически исчезать и появляться вновь.
- Мышцы не расслабляются.
- Боли. В состоянии покоя могут отсутствовать, но при движении возникают вновь.
- Контрактуры (ограничение амплитуды пассивных движений) и непроизвольное сокращение мышц.
Оссифицирующий миозит
Оссифицирующий миозит развивается на фоне запущенного фибромиозита. Патологическому процессу способствуют травмы. Наиболее подвержены болезни люди, мышцы которых постоянно травмируются, например наездники (конный спорт) и фехтовальщики. Существует врожденная форма заболевания, которая прогрессирует в течение жизни.
При оссифицирующем типе соединительные волокна, которыми замещаются мышцы, постепенно впитывают минеральные вещества. Это приводит к кальцификации участков. Окостеневшие мышечные участки срастаются со скелетом, деформируя его.
Болезнь вызывает следующие симптомы:
- Уплотнение мышечных участков. В запущенных случаях такие зоны сложно отличить от кости.
- Деформация конечности. Происходит из-за сращивания участков окостенения с костями.
- Снижение подвижности. Вплоть до невозможности совершать движения пораженной конечностью
- Боли. Присутствуют как при движении, так и в состоянии покоя. При хронической форме заболевания становятся слабее.
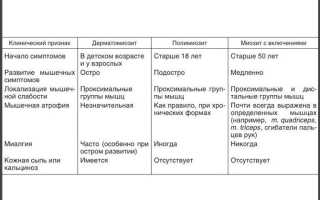
Диагностика заболевания
Симптомы миозита схожи с проявлениями суставных и неврогенных патологий. Поэтому для постановки диагноза необходим ряд аппаратурных и биохимических исследований, в ходе которых исключаются другие заболевания опорно-двигательного аппарата. Также во время исследований выявляют причину развития воспаления мышечных волокон.
Для диагностики применяют следующие инструментальные методики.
| Метод исследования | Пояснение |
| Электромиография | Позволяет выявить степень и локализацию поражения мышечной ткани |
| Флюорография | Позволяет исключить воспаление мышц, вызванное туберкулезом |
| Рентгенография | Позволяет отличить артроз и остеохондроз от миозита мышц |
Опрос
Опрос – важный этап первичного осмотра. Врач узнает у человека, какие симптомы его беспокоят, как часто они возникают, какие действия провоцируют неприятные ощущения. Это позволяет предположить наличие мышечного воспаления и определить его локализацию.
Специалист знакомится с историей болезни, опрашивает пациента о ранее полученных травмах, респираторных, вирусных и инфекционных заболеваниях. Важна информация о наличии системных, аутоиммунных патологий (красной волчанки, полимиозита, ревматоидного артрита, склеродермии) у близких родственников.
Осмотр
Второй этап первичной диагностики включает визуальный осмотр, пальпацию проблемных участков. При миозите кожа в местах воспаления становится более бледной, даже синеватой из-за отмирания кровеносных сосудов. При острой форме заболевания кожные покровы над пораженными мышцами припухлые, красные, горячие.
Некоторые виды сопровождаются образованием на кожных покровах сыпи, шелушений, узелков, ранок и бляшек. Возможна деформация ногтевого ложа, покраснение, разрастание кожи.
Пальпация позволяет выявить точки с повышенной болезненностью, определить тонус мышц. Повышенный тонус характерен для острой стадии заболевания.
Болевые ощущения могут локализоваться в одном проблемном участке или в нескольких. Второй вариант характерен для полимиозитов, а также очаговых, инфекционных, гнойных форм заболевания.
Ревмопробы
Ревматические пробы назначают не только при суставных и костных заболеваниях, но и при миозитах. Такие исследования помогают выявить заболевания, вызванные аутоиммунными процессами.
Ревмопробы позволяют определить:
- С-реактивный белок;
- ревматоидный фактор;
- антинуклеарные антитела;
- антистрептолизин;
- особые микротела, которые появляются в организме только при миозитах.
Биопсия и морфологическое исследование мышечной ткани
Биопсия при миозите предполагает забор биоматериала из воспаленной мышцы с помощью специальной иглы. Полученную субстанцию исследуют на предмет следов некроза, крови, лимфы, частиц соединительной ткани. Также могут быть обнаружены болезнетворные бактерии, продукты их жизнедеятельности.
При миозитах биопсия позволяет выявить признаки дегенеративных изменений мышц, окружающих их соединительных тканей, кровеносных сосудов. Обязательно проведение биопсии при следующих видах миозита:
- инфекционные (вирусные, паразитические, бактериальные) миозиты;
- полифибромиозиты;
- дерматомиозиты.
К какому врачу обратиться
Миозитами занимаются врачи узкой направленности. Специалист выбирается в зависимости от этиологии заболевания. Например, если проблема вызвана травмой, обращаются к травматологу, если причина в инфекции – идут к инфекционисту.
Самостоятельно определить этиологию болезни практически невозможно. Поэтому при первых тревожных симптомах обращаются к терапевту – врачу общего профиля. Он проведет первичный осмотр, назначит ряд анализов и аппаратурных исследований, после чего направит к соответствующему специалисту.
Лечение миозита
Методики лечения миозита выбирают в зависимости формы, причины, степени запущенности, выраженности симптомов, наличия осложнений. Обычно для снятия воспаления достаточно консервативной терапии, но в некоторых случаях требуется хирургическое вмешательство.
При остром миозите мышц необходимо не только эффективное лечение, но и соблюдение ряда правил. Человек должен обеспечить покой пораженным мышечным структурам. Запрещены занятия спортом, подъем тяжести, длительные пешие прогулки. Часто назначается ношение специальных приспособлений, снижающих нагрузку на воспаленные отделы (бандажи, корсеты, воротники Шанца).
При хронических формах лечение будет менее интенсивным, но более продолжительным. Пациенту выдают список ограничений и рекомендаций. Они могут отличаться в зависимости от участка поражения, например, инструкции при миозите глазных мышц и миозите мышц живота будут отличаться.
Медикаментозная терапия
Медикаментозная терапия – основа лечения миозита. При обострении заболевания, когда симптомы сильно выражены, применяются лекарства в форме инъекций.
При умеренной симптоматике и при хронических миозитах лекарства принимают перорально или используют мази и крема. Применяются разные группы медикаментов.
Нестероидные противовоспалительные
Нестероидные противовоспалительные препараты или НПВС – это негормональные средства, помогающие купировать воспаление и существенно снизить выраженность симптомов. Для лечения миозита мышц применяют препараты, в качестве действующего вещества в которых выступают кетопрофен, мелоксикам, диклофенак, ибупрофен. К ним относятся Мовалис, Ортофен и т. д.
НПВС оказывают следующие эффекты:
- купируют воспаление в организме;
- снимают отек мышечной ткани;
- снимают боль;
- снижают температуру всего тела и пораженных участков.
НПВС, применяющиеся при миозите, могут вызывать язвы слизистых ЖКТ. Чтобы избежать таких последствий, с ними принимают ингибиторы протонной помпы (средства, понижающие секрецию желудочных желез).
Миорелаксанты
Миорелаксанты снижают тонус скелетной мускулатуры. Их назначают для устранения гипертонуса и спазмов мышц.
При остром миозите применяют инъекционное введение миорелаксантов. Часто применяются средства, включающие помимо главного действующего вещества, лидокаин, делающий уколы менее болезненными.
При умеренной симптоматике применяют таблетированные формы. Назначают такие препараты, как Мидокам, Сирдалуд, Толперизон и т. д.
Вазоактивные средства
При миозитах повреждаются не только мышечные ткани, но и мелкие кровеносные сосуды, которые их питают. Ухудшение трофики, микроциркуляции и кровоснабжения приводит к быстрому развития болезни.
Вазоактивные медикаменты помогают замедлить прогрессирование болезни. В зависимости от клинико-фармакологической группы они оказывают следующие действия:
- расширяют сосуды, проявляют антиагрегационную и антиопротективную активность, улучшают микроциркуляцию в тканях;
- снижают разрушающую активность аминокислот, оказывают церебропротективный эффект;
- снижают вязкость тромбов, нормализуют проницаемость сосудистых стенок.
При миозите верхних и нижних конечностей, а также шеи назначают Никотиновую кислоту, Мексидол, Кавинтон, Эуфиллин и т. д. Препараты помогают купировать головные боли, восстановить нормальную координацию движений, устранить артериальную гипертензию.
Антибиотики
Антибактериальные препараты применяют при лечении миозитов мышц бактериальной этиологии. Препарат выбирается в зависимости от типа инфекции, ставшей причиной развития патологии (бактерия должна быть чувствительна к препарату). Также назначаются препараты широкого спектра действий.
При миозитах используют следующие типы антибиотиков:
- цефалоспориновые (Цефотаксим);
- пенициллиновые (Агументин);
- макролиды (Азитромицин).
Витамины
Для лечения применяют средства с витаминами группы В в составе (Мальгама, Комбилипен, Пентовит и т. д). Препараты употребляют перорально или в виде инъекций.
Для повышения иммунитета и тонуса организма назначают витаминно-минеральные комплексы. Такие средства полезны даже на этапе ремиссии миозита.
Мази
Мази, гели и кремы помогают улучшить местное кровообращение, купировать боль, снять воспаление. В качестве противовоспалительных средств применяют Найз, Артрозилен и другие НПВС.
Также применяют местно-раздражающие и согревающие мази. К таким средствам относят:
- Капсикам;
- Наятокс;
- Финалгон.
Физиотерапия
После купирования острого воспаления назначают курс физиотерапии. Количество процедур подбирается специалистом индивидуально.
В подострый период назначают электрофорез или ультрафонофорез с витаминами В, анальгетиками и анестетиками. Препараты помогают снизить болевой синдром, улучшить состояние пораженных мышц.
При хронической форме заболевания и после купирования основных симптомов назначают процедуры, позволяющие вывести из мышц продукты распада и соли кальция, улучшить кровообращение, микроциркуляцию, регенерацию в тканях. Используют следующие методики:
- аппликации с озокеритом или парафином;
- терапия УВЧ;
- лазеротерапия;
- магнитотерапия.
Диета
Соблюдение диеты в период лечения поможет ускорить выздоровление. Рекомендуется отказаться от жареной, копченой и соленой пищи, фаст фудов. Обязательно включение в рацион большого количества сырых овощей и фруктов, каш, жирной рыбы.
Важно соблюдение питьевого режима. Пить можно не только воду, но и натуральные фруктовые соки, морсы, компоты, травяные чаи.
Чтобы рассчитать собственную суточную питьевую норму, нужно свой вес в килограммах умножить на 30 мл.
Мануальная и рефлексотерапия
В данном случае под мануальной терапией подразумевается лечебный массаж, который назначают только после купирования острой стадии. Специалист массирует пораженные участки, устраняя спазмы, улучшая кровообращение.
Иглоукалывание также назначается после прохождения основного курса лечения. Рефлексотерапия направлена на улучшение кровоснабжения, активизацию регенерации тканей, устранение неприятных ощущений.
Хирургическое вмешательство
Некоторые виды миозита требуют хирургического вмешательства, так как только консервативная терапия оказывается неэффективной. Так, при гнойной форме патологии применяют малоинвазивное вмешательство для очищения тканей от гноя. Оссифицирующий миозит требует иссечения кальцифицированных участков.
Лечение миозита народными средствами
Народная медицина в лечении миозита мышц применяется как вспомогательная мера, помогающая продлить ремиссию или устранить слабо выраженные остаточные проявления.
По рекомендации врача домашние средства используют в качестве дополнения к основной терапии.
Компрессы
Компрессы стимулируют регенерацию тканей, улучшают кровообращение, оказывают разогревающее действие. Их используют для устранения умеренных болезненных ощущений. В списке представлено два популярных варианта:
- Медовый компресс. Капустный лист промывают теплой водой и разминают до появления сока. На больной участок наносят толстый слой меда, сверху прикладывают капустный лист. Конструкцию оборачивают пленкой, бинтом и теплым шарфом. Компресс оставляют на 2 часа (можно на ночь).
- Компресс с картофелем. Отваривают и разминают 2 крупные картофелины. Полученную, еще сильно теплую, массу прикладывают к проблемному участку через несколько слоев ткани. Фиксируют пленкой и бинтом, сверху оборачивают шарфом. После остывания массу удаляют, обработанный участок протирают спиртом. Процедуру проводят на ночь.
Масла
Чтобы продлить ремиссию используют травяную настойку на маслах. Для ее приготовления банку заполняют до половины зверобоем, листьями и цветами одуванчика, календулой, девясилом, пастушьей сумкой (все травы берут в одинаковой пропорции). Остальной объем – растительным маслом (оливковым, подсолнечным или льняным).
Смесь настаивают в темном месте минимум 2 месяца, постоянно встряхивая. Готовым настоем протирают проблемные участки проявлении минимальных симптомов. Такое масло можно использовать для компрессов.
Также эффективно перцовое масло. Два измельченных в кашицу острых перца заливают стаканом масла и настаивают в темном месте неделю. Используют для втирания в воспаленные участки.
Настойки
Настойки при миозите используют для растираний и компрессов. В списке представлены проверенные рецепты:
- Луковая настойка. 1 крупную луковицу очищают от шелухи, измельчают на мясорубке, смешивают с четвертью стакана медицинского спирта и настаивают в течение 3 ч. Затем кашицу перемешивают с полулитром камфорного масла и настаивают в темноте еще 2 недели.
- Спиртовая настойка сирени. 100 г цветков сирени заливают полулитром медицинского спирта и настаивают неделю в темноте.
Мази
Самодельные мази помогут избавиться от боли в воспаленных мышцах. Их втирают в нужные места круговыми движениями или используют в качестве компрессов.
Рецепты мазей:
- Женьшеневая мазь. На водяной бане растапливают 150 г медвежьего или гусиного жира. В массу добавляют по 2 ст. л. измельченного женьшеня и поваренной соли. Смесь томят до растворения соли. Хранят в холодильнике.
- Мазь на основе перечной мяты. 100 г смальца и 2 ст. л. перечной мяты растирают до однородной консистенции в деревянной посуде. Хранят мазь в холодильнике.
Отвары
Отвары при миозите употребляют внутрь для снижения выраженности болевых ощущений и воспаления. Готовят их следующим способом:
- Ягодный отвар. В кастрюлю насыпают по 6 ягод рябины, шиповника, боярышника, калины, брусники. Смесь заливают литром воды и проваривают на слабом огне в течение получаса. Средство принимают по стакану дважды в день.
- Ивовый отвар. Столовую ложку измельченной коры ивы заливают чашкой воды и доводят до кипения. Принимают 5 раз в день по 0,5 стакана на протяжении месяца.
Лечебная физкультура
Лечебная физкультура поможет улучшить кровообращение и предотвратить развитие рецидивов. Врач назначает комплекс упражнений после купирования острой стадии. Вид занятий выбирается в зависимости от области и запущенности миозита.
Возможные осложнения
Без лечения миозит мышц прогрессирует. Воспаленные мышцы утрачивают эластичность, частично замещаются соединительной тканью. Развивается тугоподвижность, человеку становится трудно совершать простые движения. В запущенных случаях заболевание становится опасным для жизни. Развиваются проблемы:
- с глотанием;
- речью;
- межреберными мышечными структурами и диафрагмой.
Прогноз
При своевременном и правильном лечении вероятность выздоровления без последующих рецидивов достаточно высокая. Лишь некоторые формы заболевания переходят в хроническую форму, это возможно и в случае недолеченного воспаления.
Профилактика
Чтобы избежать развития миозита врачи рекомендуют соблюдать ряд правил:
- проходить ежегодный медицинский осмотр;
- вести подвижный образ жизни;
- своевременно лечить инфекционные заболевания и травмы;
- избегать переохлаждения;
- при сидячей или заставляющей находиться в состоянии статики определенную группу мышц работе каждый час уделять несколько минут зарядке.
Миозит – заболевание скелетной мускулатуры, вызывающее множество неприятных симптомов. При своевременной терапии хорошо поддается лечению. Однако в запущенных случаях вызывает серьезные осложнения и переходит в хроническую форму.
Расскажите о своем опыте борьбы со слабостью мышц в комментариях. Сохраните ссылку в закладки, поделитесь ею в социальных сетях.
Также рекомендуем посмотреть подобранные видео по нашей теме.
Источники:
- https://sustavlive.ru/drugie-bolezni/miozit.html#i-33
- https://www.polismed.com/articles-miozit-prichiny-simptomy-i-priznaki.html#anchor_1
- https://yellmed.ru/bolezni/miozit
Частые вопросы
Какие симптомы могут указывать на наличие миозита?
Симптомы миозита могут включать в себя боль и скованность мышц, отечность, ощущение тяжести в пораженной области, ограничение движений и повышенную чувствительность в области пораженных мышц.
Какой врач занимается диагностикой и лечением миозита?
Диагностику и лечение миозита проводит ревматолог. При отсутствии ревматолога, можно обратиться к терапевту, который направит на дополнительные обследования и консультацию специалиста.
Полезные советы
СОВЕТ №1
При первых признаках миозита обратитесь к терапевту или семейному врачу. Он проведет первичное обследование и, если потребуется, направит к ревматологу или неврологу для более глубокого исследования.
СОВЕТ №2
При обострении миозита следуйте рекомендациям врача, принимайте прописанные препараты и придерживайтесь рекомендаций по режиму и физической активности.